Spis treści
Co to są ogniska hiperintensywne w obrazach T2?
Ogniska hiperintensywne ukazują się na obrazach T2 jako obszary w mózgu o wyraźnie podwyższonej intensywności sygnału w trakcie badania rezonansem magnetycznym (MR). Ich jaśniejsze zabarwienie w porównaniu do okolicznej tkanki może sugerować występowanie patologicznych zmian. Warto również zaznaczyć, że można je dostrzegać w sekwencji FLAIR, która skutecznie tłumi sygnał płynu mózgowo-rdzeniowego, co znacznie poprawia widoczność istotnych zmian w tkance mózgowej.
Kiedy analizujemy ogniska hiperintensywne, konieczne jest uwzględnienie kontekstu klinicznego pacjenta, ponieważ szereg czynników może wpływać na ich pojawienie się. Na przykład, różnice w kształcie i lokalizacji tych ognisk mogą pomóc w identyfikacji zmian naczyniopochodnych w mózgu, co jest kluczowe dla postawienia prawidłowej diagnozy.
Ogniska te mogą być znakiem różnych stanów chorobowych, takich jak:
- demielinizacja,
- udary,
- inne nieprawidłowości.
Ich obecność wymaga zawsze dokładnej analizy przez specjalistów, aby móc ustalić potencjalne przyczyny i skutki kliniczne. Wnioski płynące z badania ognisk hiperintensywnych odgrywają kluczową rolę w dalszym procesie diagnostycznym oraz podejmowaniu decyzji terapeutycznych.
Co oznaczają ogniska hiperintensywne w badaniach MRI?
Ogniska hiperintensywne, zauważalne w badaniach MRI, mogą wskazywać na szereg problemów zdrowotnych dotyczących mózgu. Ich znaczenie i interpretacja mocno zależą od charakterystyki ognisk oraz ogólnego kontekstu zdrowotnego pacjenta. Często są związane z różnymi schorzeniami naczyniowymi, takimi jak:
- mikroangiopatia, która powoduje uszkodzenia drobnych naczyń krwionośnych,
- obecność zmian niedokrwiennych, takich jak niewielkie udary czy zawały lakunarne,
- procesy demielinizacyjne, charakterystyczne dla takich chorób jak stwardnienie rozsiane,
- problemy zapalne, na przykład zapalenie mózgu,
- rzadziej występujące schorzenia, jak neurosarkoidoza czy toczeń układowy.
Ważne jest, aby analizować lokalizację, rozmiar oraz liczbę ognisk hiperintensywnych, ponieważ ma to kluczowe znaczenie w różnicowaniu między zmianami łagodnymi a potencjalnie poważnymi. Na przykład, zawały lakunarne często wiążą się z przewlekłymi chorobami naczyniowymi, a ich obecność może sugerować zwiększone ryzyko następnych udarów. W przypadku stwardnienia rozsianego, ogniska te występują w specyficznych miejscach, co bywa istotne dla diagnozy. Warto podkreślić, że wystąpienie ognisk hiperintensywnych wymaga dokładnej analizy i konsultacji ze specjalistami, aby w pełni ocenić ich kliniczne znaczenie oraz dostępne opcje leczenia. Ostateczna interpretacja wyników MRI powinna opierać się na holistycznym podejściu, które uwzględnia zarówno objawy kliniczne, wyniki badań, jak i historię medyczną pacjenta.
Jakie badania ujawniają ogniska hiperintensywne?
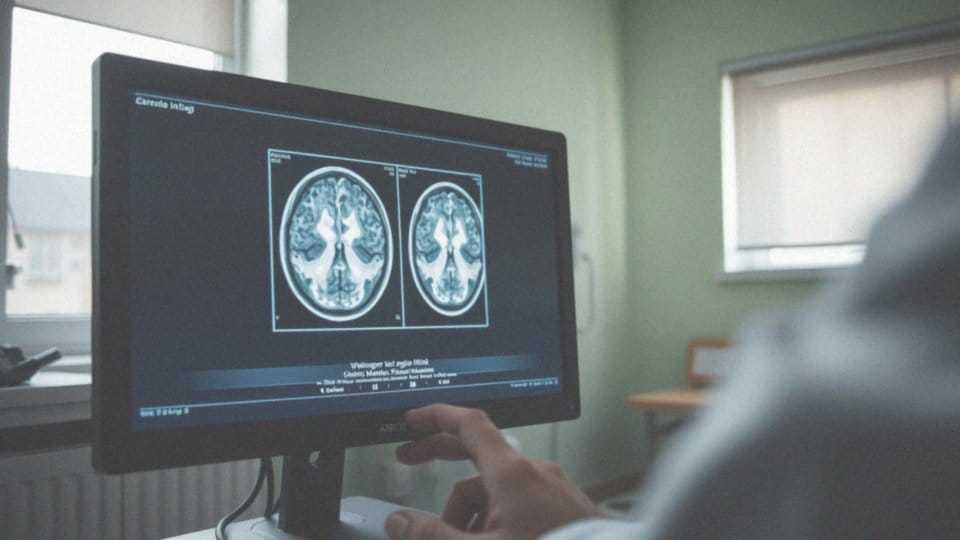
Ogniska hiperintensywne najczęściej są wykrywane podczas badania rezonansu magnetycznego głowy (MR). Wyraźnie widoczne stają się na obrazach w sekwencjach T2 oraz FLAIR, gdzie to badanie wykazuje wysoką czułość, co umożliwia dostrzeganie nawet drobnych zmian. Dodatkowo, obraz dyfuzyjny (DWI) stanowi cenne wsparcie w diagnozowaniu, zwłaszcza w przypadku udarów mózgu. Wczesne zidentyfikowanie takich nieprawidłowości może znacznie poprawić rokowanie pacjenta.
Z kolei tomografia komputerowa (CT) jest mniej skuteczna w wykrywaniu ognisk hiperintensywnych, chociaż nadal użyteczna w eliminacji innych stanów, które mogą wymagać interwencji medycznej. Zastosowanie technik obrazowania, takich jak sekwencja FLAIR, pozwala na bardziej precyzyjne ukazanie zmian, minimalizując wpływ płynu mózgowo-rdzeniowego.
W diagnostyce kluczowe jest także zrozumienie kontekstu klinicznego pacjenta. Historia medyczna oraz obserwowane objawy są nieocenionym źródłem informacji, które pomagają zwrócić uwagę na potencjalne przyczyny ognisk hiperintensywnych oraz ich wpływ na zdrowie neurologiczne. Przy prawidłowej interpretacji ważne jest uwzględnienie możliwych patologii, takich jak demielinizacja czy problemy naczyniowe, co podkreśla rolę specjalistycznej oceny obrazowej w tym procesie.
Jak wygląda diagnostyka ognisk hiperintensywnych?
Diagnostyka ognisk hiperintensywnych rozpoczyna się od badania rezonansu magnetycznego głowy. Istotnym elementem jest dokładne zebranie wywiadu medycznego, który powinien uwzględniać:
- symptomy,
- historię chorób,
- czynniki ryzyka, takie jak nadciśnienie, cukrzyca czy nałóg palenia.
Po wnikliwej analizie ognisk lekarz może zlecić dodatkowe badania laboratoryjne, takie jak:
- morfologia,
- ocena układu krzepnięcia,
- pomiar poziomu glukozy,
- lipidów i kreatyniny.
Warto również uwzględnić wyniki EKG, pomiar ciśnienia tętniczego oraz USG naczyń domózgowych, ponieważ są one kluczowe dla oceny funkcjonowania układu krążenia. Gdy pojawia się podejrzenie napadów padaczkowych, warto pomyśleć o EEG, które może dostarczyć cennych informacji. Współpraca z neurologiem odgrywa istotną rolę, umożliwiając precyzyjne zróżnicowanie przyczyn ognisk hiperintensywnych. Dzięki temu możliwe jest dobranie najbardziej odpowiedniego leczenia, które będzie dostosowane do indywidualnych potrzeb pacjenta.
Jakie mogą być przyczyny pojawiania się ognisk hiperintensywnych?
Ogniska hiperintensywne mogą być wywołane przez różne czynniki. Najczęściej obserwowane są zmiany naczyniowe, w tym mikroangiopatia, które prowadzą do uszkodzeń małych naczyń krwionośnych. Niedokrwienie, jak ma to miejsce podczas zawałów lakunarnych, również przyczynia się do ich pojawienia się. To zjawisko ma istotne znaczenie w diagnostyce przewlekłych problemów neurologicznych.
Kolejnym istotnym czynnikiem jest demielinizacja, zwłaszcza w kontekście stwardnienia rozsianego, która może sprzyjać formowaniu się takich ognisk. Procesy zapalne, takie jak:
- zapalenie mózgu,
- zapalenie naczyń,
także mają swój wpływ na ich występowanie. Rzadsze schorzenia, takie jak:
- neurosarkoidoza,
- toczeń układowy,
również mogą być odpowiedzialne za te zmiany. Dodatkowo, choroby neurodegeneracyjne związane z demencją, jak na przykład:
- choroba Alzheimera,
mogą manifestować się poprzez obecność ognisk hiperintensywnych. Warto zwrócić uwagę na poszerzone przestrzenie Virchowa-Robina, które mogą pojawić się z wiekiem w podobnej formie. Obecność ognisk hiperintensywnych wymaga zazwyczaj wnikliwej oceny przez specjalistów, co jest kluczowe dla zrozumienia implikacji klinicznych dla pacjenta. Dokładne zidentyfikowanie przyczyn tych zmian jest fundamentem dla dalszej terapii.
Jakie zmiany naczyniopochodne mogą być związane z ogniskami hiperintensywnymi?
Ogniska hiperintensywne w mózgu są związane z różnorodnymi problemami zdrowotnymi, które zazwyczaj mają swoje źródło w uszkodzeniach naczyń krwionośnych. Przykładem tego jest:
- mikroangiopatia, charakteryzująca się uszkodzeniem małych naczyń krwionośnych, co prowadzi do powstawania ognisk,
- zawały lakunarne, wynikające z zamknięcia drobnych tętniczek, przyczyniające się do martwicy tkanek mózgowych,
- leukoarajoza, dotycząca zmian w istocie białej mózgu, bywa skutkiem długotrwałego niedokrwienia,
- glioza naczyniopochodna, jako reakcja na urazy naczyń, prowadząca do powstawania ognisk hiperintensywnych,
- encefalopatia nadciśnieniowa, przyczyniająca się do zmian naczyniopochodnych i uszkodzenia naczyń.
Dodatkowo, stwardnienie małych tętnic oraz powiększenie przestrzeni okołonaczyniowych bywają sygnałami procesów starzenia się mózgu. Wszystkie te zmiany naczyniowe mają wpływ na zwiększenie ryzyka wystąpienia udarów mózgu, co podkreśla znaczenie ich wczesnej identyfikacji oraz monitorowania w kontekście diagnostyki neurologicznej.
Jak demielinizacja wpływa na obecność ognisk hiperintensywnych?
Demielinizacja to zjawisko, które polega na uszkodzeniu osłon mielinowych otaczających włókna nerwowe. Ma bezpośredni wpływ na pojawianie się jasnych punktów w obrazach uzyskanych za pomocą rezonansu magnetycznego (MRI). Doskonałym przykładem tego procesu jest stwardnienie rozsiane, w którym ogniska demielinizacyjne często pojawiają się w białej materii mózgu, szczególnie w okolicach komór mózgowych. Zmiany te skutkują zwiększoną ilością wody w tkankach mózgowych, co prowadzi do podwyższonego sygnału w obrazach T2 i FLAIR. Ogniska demielinizacyjne przybierają specyficzny kształt oraz lokalizację, co jest kluczowe w diagnostyce. Na przykład, prążki Dawsona widoczne w obrazach MRI mogą wskazywać na demielinizację.
Niemniej jednak, ustalenie diagnozy nie zawsze jest proste, ponieważ wiele innych schorzeń, takich jak:
- zmiany naczyniowe,
- zmiany zapalne
również mogą prowadzić do powstawania ognisk hiperintensywnych. Aby skutecznie analizować te przypadki, ważne jest holistyczne podejście do pacjenta. Należy brać pod uwagę jego historię medyczną oraz szerszy kontekst kliniczny. Zrozumienie mechanizmów demielinizacji jest niezbędne do identyfikacji przyczyn problemów neurologicznych, a także wpływa na podejmowane decyzje terapeutyczne. Obecność ognisk demielinizacyjnych często wymaga dalszych badań oraz długotrwałego monitorowania zdrowia pacjenta.
Jakie objawy towarzyszą ogniskom hiperintensywnym?
Objawy związane z ogniskami hiperintensywnymi mogą się znacznie różnić, co zależy od miejsca ich występowania, wielkości oraz przyczyn. W przypadku zmian pochodzenia naczyniowego najczęściej obserwuje się:
- bóle głowy,
- zawroty głowy,
- szumy uszne,
- drętwienie kończyn,
- problemy ze wzrokiem,
- chwilowe ataki niedokrwienne TIA lub udary mózgu.
Objawy te mogą wskazywać na poważniejsze uszkodzenia. Natomiast w przypadku zmian demielinizacyjnych, często zauważa się:
- zaburzenia czucia,
- osłabienie mięśni,
- trudności w utrzymaniu równowagi,
- podwójne widzenie,
- ogólne uczucie zmęczenia.
Takie objawy mogą sugerować konieczność przeprowadzenia dalszych badań diagnostycznych. Warto podkreślić, że wiele ognisk hiperintensywnych nie wywołuje żadnych objawów i często zostaje odkrytych przypadkowo podczas obrazowania wykonywanego z innych powodów. Zrozumienie tych objawów i ich związku z obecnością ognisk hiperintensywnych jest kluczowe dla prawidłowej diagnozy oraz podjęcia odpowiednich decyzji terapeutycznych.
Jakie są różnice między łagodnymi a poważnymi zmianami w kontekście ognisk hiperintensywnych?
Łagodne ogniska hiperintensywne to niewielkie zmiany, które zazwyczaj nie wywołują żadnych objawów ani nie postępują. Często mają związek z naturalnym procesem starzenia się, migrenami lub drobnymi modyfikacjami naczyniowymi. Ich obecność wcale nie musi świadczyć o poważniejszych problemach zdrowotnych.
Poważne ogniska hiperintensywne charakteryzują się większą ilością i rozmiarem zmian, co może prowadzić do objawów neurologicznych, takich jak:
- osłabienie mięśni,
- trudności z utrzymaniem równowagi,
- problemy z widzeniem.
Tego typu zmiany są często związane z groźnymi schorzeniami, takimi jak:
- stwardnienie rozsiane,
- zapalenie mózgu,
- poważne zaburzenia naczyniowe.
Ważne jest właściwe różnicowanie między tymi kategoriami. Proces ten wymaga dokładnej analizy kontekstu klinicznego pacjenta, lokalizacji oraz charakterystyki ognisk. W przypadku łagodnych zmian, kształt i umiejscowienie na obrazach MRI mogą wskazywać na mniejsze ryzyko naczyniowe. Z kolei poważne ogniska, często zlokalizowane w specyficznych obszarach, takich jak okolice komór bocznych mózgu, mogą wskazywać na procesy zapalne lub demielinizacyjne, co wymaga pilnej interwencji medycznej. Również precyzyjna analiza wyników badań laboratoryjnych oraz historia medyczna pacjenta są kluczowe dla ustalenia klinicznego znaczenia wykrytych zmian. Takie podejście umożliwia lepsze zrozumienie ryzyka związanego z ich obecnością oraz zaplanowanie kolejnych kroków diagnostycznych i terapeutycznych.
Jakie są metody leczenia związane z ogniskami hiperintensywnymi?
Leczenie ognisk hiperintensywnych zależy od ich źródła. Kiedy mamy do czynienia ze zmianami naczyniowymi, kluczowe staje się kontrolowanie czynników ryzyka, takich jak:
- nadciśnienie,
- cukrzyca,
- wysoki poziom lipidów we krwi.
W terapii często wykorzystuje się leki:
- przeciwpłytkowe,
- preparaty do obniżania ciśnienia,
- statyny, które regulują cholesterol.
Oprócz tego, zmiana stylu życia również odgrywa istotną rolę; warto wdrożyć:
- regularną aktywność fizyczną,
- zdrową dietę,
- techniki redukcji przewlekłego stresu.
W przypadku stwardnienia rozsianego lekarze wprowadzają leki, które modyfikują przebieg choroby, aby złagodzić skutki ognisk hiperintensywnych. Natomiast w sytuacjach zapaleń mózgu niezwykle istotne jest wdrożenie odpowiedniego leczenia immunosupresyjnego lub przeciwwirusowego, co zależy od konkretnej przyczyny infekcji. Rozpoznawanie i eliminowanie powodu jest niezwykle ważne, ponieważ ma znaczący wpływ na dalszy rozwój choroby oraz na poprawę jakości życia pacjenta. Zrozumienie dostępnych metod leczenia jest kluczowe dla skutecznego zarządzania ogniskami hiperintensywnymi i ich klinicznymi konsekwencjami.
Jakie są rokowania przy obecności ognisk hiperintensywnych?
Rokowania związane z obecnością ognisk hiperintensywnych są uzależnione od różnych czynników, takich jak:
- przyczyna,
- lokalizacja,
- rozległość zmian.
W przypadku łagodnych ognisk, na przykład pojedynczych zmian, prognozy zazwyczaj są optymistyczne. Szczególnie korzystnie sytuacja wygląda, gdy pacjent skutecznie kontroluje ryzyko związane z nadciśnieniem lub cukrzycą. Z kolei u poważniejszych zmian, które mogą być powiązane z chorobami takimi jak stwardnienie rozsiane czy udar mózgu, rokowania mogą być znacznie gorsze, czasami prowadząc do trwałego kalectwa lub skrócenia życia.
Dlatego kluczowe jest wczesne rozpoznanie. Szybkie zdiagnozowanie umożliwia wdrożenie skutecznych działań terapeutycznych, co ma ogromny wpływ na jakość życia pacjenta. Dzięki odpowiednim lekom, pacjenci ze stwardnieniem rozsianym mogą spowolnić postęp choroby, co pozytywnie przekłada się na ich rokowania. Badania wykazują, że skuteczne zarządzanie ryzykiem oraz precyzyjne dostosowanie terapii mogą poprawić funkcje neurologiczne.
Co więcej, takie podejście często łagodzi objawy, podkreślając wagę holistycznej metody terapii. Każda interwencja powinna być dopasowana do specyficznych potrzeb pacjenta, co pozwoli na dokładniejszą analizę ich stanu zdrowia i skuteczniejsze przewidywanie rokowań.